Transplantasi Jantung
Transplantasi jantung, pencangkokan jantung, atau alih tanam jantung adalah proses pengangkatan jantung yang sudah tidak bekerja secara optimal dan menggantinya dengan jantung baru dari pendonor.[1][2] Dalam prosedur ini, dokter bedah jantung mengeluarkan jantung yang bermasalah dengan memotong aorta, arteri pulmonalis, vena kava interior dan vena kava superior, membagi atrium kiri, menyisakan dinding bagian belakang atrium kiri jantung yang lama dengan pembuluh darah vena pulmonalis yang tetap terbuka. Jahitan dilakukan di daerah vena kava, aorta, arteri pulmonalis, dan atrium kiri.[3]
| Transplantasi jantung | |
|---|---|
| Intervensi | |
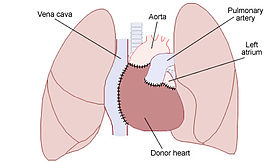 Gambaran letak donor jantung. Atrium kiri dan pembuluh darah besar masih berada di tempatnya. | |
| ICD-9-CM | 37.51 |
| MeSH | D016027 |
| MedlinePlus | 003003 |
Indikasi
suntingTransplantasi jantung merupakan pilihan bagi penderita gagal jantung stadium akhir yang tidak memberikan respons terhadap pengobatan yang lain. Gagal jantung stadium akhir ini dapat disebabkan oleh: serangan jantung,[3] infeksi virus pada otot jantung,[3] hipertensi,[3] penyakit katup jantung,[4] penyakit jantung bawaan,[4] gangguan irama jantung seperti aritmia ventrikel,[4] hipertensi paru,[3] penyalahgunaan obat dan alkohol,[3] penyakit paru kronis seperti emfisema atau penyakit paru obstruktif kronis,[3] kardiomiopati,[4] dan penyakit arteri koroner.[4]
Gagal jantung
suntingDefinisi gagal jantung berdasarkan panduan ESC (European Society of Cardiology) terdiri atas 6 kriteria.[5][6]
Yang pertama adalah gejala gagal jantung berat dengan dispnea dan atau kelelahan pada saat istirahat atau aktivitas ringan (fungsional kelas III dan IV klasifikasi NYHA). Selanjutnya terdapat riwayat episode retensi cairan (kongesti sistemik dan atau kongesti paru, edema perifer) dan atau penurunan curah jantung saat istirahat (hipoperfusi perifer).
Kriteria yang ketiga adalah adanya tanda objektif disfungsi jantung berat, yang ditandai setidaknya satu dari empat tanda yaitu fraksi ejeksi ventrikel kiri yang rendah (<30%), adanya pola aliran katup mitral restriktif atau pseudonormal pada pemeriksaan ekokardiogram, terdapat engisian tekanan ventrikel kiri yang tinggi (rata-rata pulmonary capillary wedge pressure atau PCWP > 16 mmHg, dan atau rata-rata tekanan atrium kanan > 12 mmHg melalui pemeriksaan kateterisasi arteri pulmonalis), dan kadar peptida natriuretik yang tinggi tanpa adanya penyebab nonkardiak.
Kriteria yang keempat adalah gangguan kapasitas fungsi jantung berat yang ditunjukkan dengan salah satu dari tiga tanda yaitu adanya riwayat rawat inap dengan keluhan gagal jantung lebih dari sekali dalam 6 bulan terakhir, ketidakmampuan untuk melakukan aktivitas, dan pemeriksaan tes berjalan 6 menit ≤ 300 meter atau kurang pada wanita dan atau usia pasien ≥ 75 tahun.
Kriteria kelima untuk gagal jantung adalah konsumsi oksigen maksimal < 12-14 ml/kg/menit
Kriteria terakhir adalah adanya 5 kriteria sebelumnya meskipun telah dilakukan terapi optimum termasuk pemberian diuretik, antagonis reseptor angiotensin-II, dan penyekat beta.
Indikasi absolut (yang lebih diutamakan) untuk transplantasi jantung adalah penderita gagal jantung yang kondisi hemodinamiknya menunjukkan adanya catatan rekam medis yang mendokumentasikan ketergantungan terhadap obat inotropik intravena untuk mempertahankan perfusi organ yang adekuat[5][7] dan adanya syok kardiogenik yang bersifat refrakter.[5] Indikasi absolut lainnya adalah adanya puncak volume oksigen penderita yang kurang dari 14 ml per kg per menit dengan adanya metabolisme anaerob, atau volume oksigen kurang dari 12 ml per kg per menit dengan penggunaan penyekat beta.[5] Selanjutnya adalah penderita dengan iskemia berat yang secara konsisten membatasi aktivitasnya dan tidak dapat dilakukan operasi bedah pintas arteri koroner atau intervensi koroner perkutaneus dan penderita yang memiliki gejala aritmia ventrikel berulang refrakter terhadap semua bentuk terapi.[5]
Ada empat golongan penderita gagal jantung yang menjadi termasuk ke dalam indikasi relatif untuk transplantasi jantung.[5] Yang pertama adalah penderita yang pada pemeriksaan kardiopulmonal submaksimal memiliki kemiringan garis ekuivalen ventilasi karbon dioksida yang lebih dari 35.[5] Yang kedua adalah penderita yang perkiraan keberlangsungan hidup 1 tahunnya kurang dari 80% untuk seattle heart failure model (SHFM)[8] dan termasuk katregori sedang-berat untuk kisaran risiko heart failure survival score (HFSS).[5][9] Yang ketiga adalah penderita dengan kondisi iskemia tidak stabil yang rekuren yang tidak memberikan respons terhadap intervensi lain.[5] Yang keempat adalah penderita gagal jantung yang memiliki ketidakstabilan keseimbangan cairan/fungsi ginjal yang berulang, yang tidak berhubungan dengan ketidakpatuhan penderita mengonsumsi obatnya.[5]
Penderita gagal jantung dengan fraksi ejeksi ventrikel kiri yang rendah, riwayat gejala gagal jantung dengan klasifikasi NYHA kelas III atau IV, dan memiliki puncak volume oksigen yang lebih besar dari 15 ml per kg per menit, masuk dalam indikasi ringan untuk transplantasi jantung.[5]
Kontraindikasi
suntingKontraindikasi absolut
suntingPenderita gagal jantung yang juga memiliki kondisi disfungsi ginjal ireversibel dengan perkiraan laju filtrasi glomerulus <30 ml/menit/1,73 m2, atau kreatinina >2 atau kreatinin klirens < 30-50 ml/menit tanpa ada rencana transplantasi ginjal merupakan kontraindikasi absolut untuk tindakan transplantasi jantung.[6][10] Selain itu, penderita gagal jantung dengan disfungsi hati ireversibel (sirosis hati),[6] dengan penyakit paru berat (perkiraan volume ekspirasi paksa 1 detik dan kapasitas vital paksa <50% atau terdapat bukti penyakit parenkim paru),[6][10] sedang atau memiliki riwayat menderita keganasan,[4][6] dan memiliki hipertensi paru dengan tekanan sistolik arteri pulmonalis > 60 mmHg, gradien transpulmonal ≥ 15 mmHg dan atau resistensi vaskular paru > 5 unit Wood.[6]
Kontraindikasi relatif
suntingBeberapa kondisi yang menjadi kontraindikasi relatif untuk transplantasi jantung adalah penyakit vaskular perifer[6] dan penyakit serebrovaskular yang berat,[6] osteoporosis berat,[6] obesitas (indeks massa tubuh >35 kg/m2 atau berat >140% dari berat badan ideal) atau kakeksia,[6][10] emboli paru aktif,[6] menderita penyakit multiorgan dengan peluang keberlangsungan hidup yang jelek,[10] dan baru saja menderita tromboembolisme paru 3 bulan terakhir.[5][10]
Infeksi aktif penderita dengan infeksi virus kronis seperti hepatitis B, hepatitis C, dan HIV dapat dipertimbangkan untuk menjalani transplantasi jantung jika titer virusnya sudah tidak terdeteksi. Hal ini berlaku untuk penderita yang telah menjalani pengobatan dan yang pengobatannya sedang berjalan dengan syarat tidak ada kerusakan organ yang lain.[6][10]
Penderita diabetes melitus yang memiliki komplikasi mikrovaskular seperti nefropati, neuropati, dan retinopati proliferatif atau diabetes melitus tidak terkontrol (kadar HbA1c > 7,5% atau 58 mmol/mol juga merupakan kontraindikasi relatif.[6][10]
Kontraindikasi untuk transplantasi jantung tidak hanya bagi penderita yang memiliki penyakit fisik. Namun, berlaku juga penderita dengan ketidakstabilan psikologis,[6] perokok aktif,[6][10] usia yang melebihi 70 tahun[6] atau penderita yang memiliki riwayat ketidakpatuhan terhadap pengobatan, tidak memiliki dukungan keluarga yang cukup, memiliki riwayat atau sedang dalam penyalahgunaan alkohol dan obat-obatan.[6][10]
Komplikasi
suntingKomplikasi tindakan transplantasi jantung dapat terjadi selama di meja operasi, beberapa hari setelah operasi (komplikasi jangka pendek), dan beberapa bulan hingga beberapa tahun setelah operasi (komplikasi jangka panjang).[11]
Komplikasi yang terjadi selama operasi adalah perdarahan. Komplikasi ini juga dapat timbul setelah selesai tindakan.[4] Pembekuan darah yang terjadi selama tindakan dapat menyebabkan serangan jantung, strok, dan masalah paru-paru.[4][6]
Infeksi adalah komplikasi jangka pendek sebagai akibat langsung dari tindakan transplantasi jantung dan sebagai komplikasi jangka panjang. Komplikasi jangka panjang disebabkan karena pemberian imunosupresan untuk mencegah reaksi penolakan organ pascaoperasi akan menyebabkan penurunan daya tahan tubuh sehingga penderita mudah mengalami infeksi.[4][6]
Penolakan organ dapat terjadi di meja operasi, sebagai komplikasi jangka pendek, dan jangka panjang. Jantung dari donor dianggap sebagai benda asing oleh penerima sehingga saat dimasukkan ke dalam tubuh, tubuh penerima akan melakukan penolakan. Oleh karena itu penerima donor jantung mengonsumsi obat (imunosupresan) untuk mencegah reaksi penolakan.[4][6] Ana Carolina Alba dan kawan-kawan dalam penelitiannya menyebutkan tentang antibodi donor spesifik yang dapat menyebabkan reaksi penolakan organ dalam satu tahun pertama.[11]
Penerima donor jantung diharuskan mengonsumsi obat seumur hidupnya. Obat-obatan ini dapat menyebabkan gangguan fungsi ginjal hingga kegagalan fungsi ginjal.[4][6]
Vaskulopati allograf koronaria merupakan kondisi ketika pembuluh darah yang membawa darah ke otot jantung mengalami penebalan dan berakibat pada kerusakan otot jantung yang serius. Kerusakan otot jantung akan menyebabkan aritmia jantung bahkan gagal jantung.[4] Kondisi ini menyumbang angka 32% penyebab kematian dalam lima tahun pertama setelah transplantasi.[11] Pemeriksaan kontrol yang dilakukan setelah satu tahun menemukan sekitar 8% kondisi ini. Deteksi paling cepat ditemukan 6 bulan setelah transplantasi.[11]
Selain menyebabkan infeksi, pemberian imunosupresan juga dapat memicu kanker. Obat-obatan ini meningkatkan risiko untuk menderita kanker kulit dan limfoma non-Hodgkin.[4][6] Angka kejadian untuk karsinoma sel skuamosa setelah operasi adalah 17% dan kelainan limfoproliferatif pascatransplantasi atau post-transplantation lymphoproliferative disorder (PTLD) yang berhubungan erat dengan virus Epstein-Barr adalah 1,7%-6%.[6][11]
Kematian yang timbul pada prosedur transplantasi disebabkan karena sepsis akibat infeksi, keganasan, dan penolakan organ.[3][12]
Persiapan
suntingPersiapan sebelum melakukan transplantasi jantung membutuhkan waktu dan evaluasi. Tim yang terdiri dari dokter ahli bedah jantung, dokter ahli bedah, pekerja sosial, psikiater atau psikolog, dokter ahli anestesi, dokter ahli gizi, administrator rumah sakit, dan tim perawat dan dokter umum, akan menentukan kelayakan seseorang untuk tindakan ini.[3][5]
Proses evaluasi ini meliputi evaluasi sosial dan psikologikal, pemeriksaan darah, tes diagnostik, dan beberapa pemeriksaan lainnya. Tahapan pemeriksaan kesehatan yang harus dilakukan calon penerima donor adalah pemeriksaan fisik dan anamnesis riwayat kesehatan yang lengkap, pengukuran berat badan, penentuan golongan darah, dan penilaian derajat penyakit gagal jantung yang diderita.[5]
Setelah itu dilakukan penilaian menyeluruh terhadap semua fungsi organ. Dalam tahapan ini akan dilakukan pemeriksaan profil lemak darah, fungsi ginjal, fungsi hati, faktor pembekuan darah, hormon tiroid, analisis urine, radiograf dada, analisa gas darah, tomografi terkomputasi torakoabdominal, sonografi abdomen, ekokardiogram Doppler tubuh bagian atas dan tungkai bawah, elektroensefalogram, dan densitometri tulang bagi calon penerima donor wanita atau yang usianya di atas 50 tahun.[5]
Tahapan selanjutnya adalah penilaian ada atau tidaknya infeksi. Pemeriksaan ini meliputi petanda untuk hepatitis B, hepatitis A, HIV, VDRL, herpes simpleks, sitomegalovirus, toksoplasma, virus Epstein-Barr, varisela, dan tes tuberkulin untuk tuberkulosis.[5]
Calon penerima donor jantung wajib menjalani vaksin untuk influenza, hepatitis A dan B (jika belum pernah dilakukan), dan vaksin untuk pneumokokus.[5]
Untuk mengetahui adanya kemungkinan keganasan yang belum terdiagnosis, dilakukan pemeriksaan feses, kolonoskopi (untuk penderita di atas 50 tahun), mammografi (jika ada indikasi atau usia leboh dari 40 tahun), pemeriksaan kandungan dan sitologi vagina (jika usia di atas 18 tahun dan aktif secara seksual), serta pemeriksaan kadar PSA (prostate specific antigen) dan pemeriksaan rektum untuk penderita pria di atas 50 tahun.[5]
Referensi
sunting- ^ Puji, Aprinda (24 November 2020). "Transplantasi Jantung: Prosedur, Risiko, dan Perawatan Lanjutan". Hello Sehat. Diakses tanggal 28 Februari 2022.
- ^ "Heart Transplant". www.heart.org (dalam bahasa Inggris). Diakses tanggal 2022-02-28.
- ^ a b c d e f g h i "Heart Transplantation Procedure - Health Encyclopedia - University of Rochester Medical Center". www.urmc.rochester.edu. Diakses tanggal 28 Februari 2022.
- ^ a b c d e f g h i j k l m "Heart transplant - Mayo Clinic". www.mayoclinic.org. Diakses tanggal 28 Februari 2022.
- ^ a b c d e f g h i j k l m n o p q r López-Cardoza, Ulises; Díez-López, Carles; González-Costello, José (5 November 2018). Heart Transplant: Current Indications and Patient Selection. IntechOpen. ISBN 978-1-78923-802-0.
- ^ a b c d e f g h i j k l m n o p q r s t u v w Alraies, M. Chadi; Eckman, Peter (2014-8). "Adult heart transplant: indications and outcomes". Journal of Thoracic Disease. 6 (8): 1120–1128. doi:10.3978/j.issn.2072-1439.2014.06.44. ISSN 2072-1439. PMC 4133547 . PMID 25132979.
- ^ Mangini, Sandrigo; Alves, Bárbara Rubim; Silvestre, Odílson Marcos; Pires, Philippe Vieira; Pires, Lucas José Tachotti; Curiati, Milena Novaes Cardoso; Bacal, Fernando (Juni 2015). "Heart transplantation: review". Einstein (São Paulo). 13: 310–318. doi:10.1590/S1679-45082015RW3154. ISSN 1679-4508.
- ^ "Seattle Heart Failure Model". depts.washington.edu. Diakses tanggal 28 Februari 2022.
- ^ Szczurek, Wioletta; Gąsior, Mariusz; Skrzypek, Michał; Szyguła-Jurkiewicz, Bożena (Juli 2020). "Apelin Improves Prognostic Value of HFSS (Heart Failure Survival Score) and MAGGIC (Meta-Analysis Global Group in Chronic Heart Failure) Scales in Ambulatory Patients with End-Stage Heart Failure". Journal of Clinical Medicine. 9 (7): 2300. doi:10.3390/jcm9072300. ISSN 2077-0383.
- ^ a b c d e f g h i Bhagra, Sai Kiran; Pettit, Stephen; Parameshwar, Jayan (1 Februari 2019). "Cardiac transplantation: indications, eligibility and current outcomes". Heart. 105 (3): 252–260. doi:10.1136/heartjnl-2018-313103. ISSN 1355-6037. PMID 30209127.
- ^ a b c d e Alba, Carolina; Bain, Eva; Ng, Nicholas; Stein, Madeleine; O'Brien, Kathleen; Foroutan, Farid; Ross, Heather (10 Oktober 2016). "Complications after Heart Transplantation: Hope for the Best, but Prepare for the Worst". International Journal of Transplantation Research and Medicine. 2 (2).
- ^ Jung, Sung-Ho; Kim, Jae Joong; Choo, Suk Jung; Yun, Tae-Jin; Chung, Cheol Hyun; Lee, Jae Won (2011-5). "Long-term Mortality in Adult Orthotopic Heart Transplant Recipients". Journal of Korean Medical Science. 26 (5): 599–603. doi:10.3346/jkms.2011.26.5.599. ISSN 1011-8934. PMC 3082109 . PMID 21532848.