Gagal jantung
- Bedakan dengan serangan jantung dan henti jantung, yang merupakan kondisi medis yang sama sekali berbeda Artikel ini memberikan informasi dasar tentang topik kesehatan.
Gagal jantung atau kerap disebut gagal jantung kongestif (bahasa Inggris: (congestive) heart failure, bahasa Latin: decompēnsātiō cordis) merupakan suatu keadaan yang terjadi saat jantung gagal memompakan darah dalam jumlah yang memadai untuk mencukupi kebutuhan metabolisme, atau jantung dapat bekerja dengan baik hanya bila tekanan pengisian (ventricular filling) dinaikkan. Gagal jantung juga merupakan suatu keadaan akhir dari setiap penyakit jantung, termasuk aterosklerosis pada arteri koroner, infark miokardium, kelainan katup jantung, maupun kelainan kongenital.[11]
| Gagal jantung | |
|---|---|
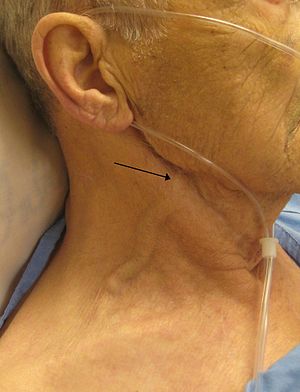 | |
| Seorang pria dengan gagal jantung kongestif dan tekanan vena jugularis yang nyata. Vena jugularis eksternal ditandai dengan tanda panah. | |
| Informasi umum | |
| Nama lain | Gagal jantung kongestif (CHF)[1][2] |
| Spesialisasi | Kardiologi |
| Penyebab | Serangan jantung, tekanan darah tinggi, aritmia, penyalahgunaan alkohol, infeksi, kerusakan jantung[3] |
| Faktor risiko | Merokok, gaya hidup kurang bergerak, obesitas, paparan asap rokok[4] |
| Aspek klinis | |
| Gejala dan tanda | Dispnea, kelelahan, sembap[5] |
| Durasi | Seumur hidup |
| Diagnosis | Ekokardiogram[6] |
| Kondisi serupa | Gagal ginjal, penyakit tiroid, penyakit hati, anemia, obesitas[7] |
| Pengobatan | Diuretik, obat-obat jantung[3][6] |
| Distribusi dan frekuensi | |
| Prevalensi | 40 juta (2015),[9] 1–2% orang dewasa (negara maju)[6][10] |
| Kematian | Risiko kematian 35% pada tahun pertama[8] |
Gagal jantung adalah gawat medis yang bila dibiarkan tak terawat akan menyebabkan kematian dalam beberapa menit. Pertolongan pertama pada gagal jantung adalah resusitasi jantung paru (RJP). Gagal jantung dapat akut, misalnya setelah serangan jantung atau dapat juga terjadi secara perlahan-lahan. Gagal jantung dapat terindikasi dari adanya pernafasan yang pendek, kesulitan untuk rebah mendatar, terbangun tanpa nafas pada malam hari, kaki yang bengkak, dan sering berkemih pada malam hari. Banyak sebab terjadinya gagal jantung, sering kali karena suatu serangan jantung, tekanan darah tinggi atau adanya problem pada katup-katup jantung. Diagnosa berdasarkan gejala-gejala di atas, pemeriksaan jantung, pembuluh darah, paru-paru, pembengkakan hati dan pembengkakan kaki (edema). Tes lainnya untuk meyakinkan diagnosa adalah rontgen paru-paru (ada cairan atau tidak), echocardiogram (USG jantung) dan pemeriksaan darah. Gagal jantung hanya dapat di atasi dengan transplantasi jantung, yang termasuk jarang dilakukan. Kebanyakan penderita gagal jantung perlu obat berkemih (diuretic) dan obat-obat lainnya seperti ACE inhibitor, dan statin. Beberapa penderita gagal jantung lainnya memerlukan alat pacu jantung agar jantung bekerja lebih baik, tetapi alat pacu jantung harus ditala secara berkala (biasanya 6 bulan sekali).
Simtoma paraklinis yang ditemukan pada gagal jantung terutama adalah disfungsi sel jantung, antara lain mekanisme pembersihan kalsium dari sitoplasma, defisiensi retikulum sarkoplasma beserta protein transpor Ca-ATPase dan regulator fosfolamban.[12]
Epidemiologi
suntingGagal jantung mempengaruhi lebih dari 20 juta pasien di dunia, meningkat seiring pertambahan usia, dan mengenai pasien usia lebih dari 65 tahun sekitar 6-10%, lebih banyak mengenai laki-laki dibandingkan dengan wanita. [13]
Klasifikasi
suntingGagal jantung dapat diklasifikasikan ke dalam:
Lokasi
suntingGagal jantung kiri (left-sided heart failure) dan gagal jantung kanan (right-sided heart failure), dapat terjadi salah satu, maupun keduanya secara bersamaan (biventricular). Gagal jantung kiri terjadi akibat iskemi atau infark pada dinding jantung (miokard) yang timbul akibat adanya aterosklerosis pada pembuluh darah koroner yang memperdarahi jantung. Hal ini mengakibatkan berkurangnya kemampuan jantung untuk memompa darah ke seluruh tubuh.[11] Gagal jantung kiri ini banyak terjadi karena ada 3 pembuluh darah koroner yang paling sering mengalami sumbatan, yaitu arteri sirkumfleks, cabang dari arteri marginal kiri, dan cabang dari arteri koroner kanan.[14] Gagal jantung kiri dapat menyebabkan timbulnya gagal jantung di kedua bagian, jantung kiri dan jantung kanan.
Fungsi
suntingGangguan fungsi sistolik (kontraksi) dan fungsi diastolik (relaksasi atau pengisian). Gangguan fungsi sistolik dapat terjadi karena infark pada miokard, dan kardiomiopati, karena kelainan ini jantung tidak dapat memompa secara maksimal darah untuk memenuhi kebutuhan metabolisme tubuh. Gangguan fungsi diastolik dapat terjadi karena kelainan katup, contohnya adalah stenosis mitral.[11]
Volume darah yang dipompa (low output dan high output)
suntingGagal jantung low output, timbul karena darah yang dipompa keluar dari jantung (curah jantung) tidak memenuhi kebutuhan metabolisme tubuh. Gagal jantung low output dapat terjadi pada infark miokardium, regurgitasi mitral, dan stenosis aortik. Sementara gagal jantung high output dapat terjadi pada yaitu keadaan anemia berat. Walaupun volume darah yang dipompa jantung ada dalam jumlah yang memadai, karena tingginya kebutuhan metabolisme, zat yang dibawa oleh darah masih tidak mencukupi.[15]
Manifestasi klinis
suntingPasien dengan gagal jantung biasanya muncul dengan keluhan sesak, mudah lelah, berkeringat berlebih walaupun tidak beraktivitas berat (diaforesis), terbangun pada malam hari karena sesak (paroxysmal nocturnal dyspnea), nyeri dada sebagai keluhan awal, bengkak di daerah kaki, ketidaknyamanan di perut atas bagian kanan.[11]
Pemeriksaan
suntingPemeriksaan dilakukan pada pasien dengan keluhan di atas, terutama bila pasien berumur lebih dari 40 tahun, dengan adanya riwayat keluarga dengan penyakit jantung, gangguan kolesterol (dislipidemia), atau diabetes melitus:
- Pemeriksaan fisik untuk menentukan tekanan vena jugularis (JVP), batas-batas jantung, dan bunyi jantung (heart sound)
- Pemeriksaan penunjang meliputi:
- Pemeriksaan laboratorium, meliputi kolesterol lengkap, gula darah, kadar kreatinin, enzim hepar yaitu SGPT (ALT) dan SGOT (AST). tergantung pada penemuan anamnesa pasien dan pemeriksaan fisik.
- EKG, karena hanya dilakukan sambil berbaring (tanpa aktivitas) dan EKG hanya memiliki sejumlah (sedikit) elektrode, maka ketepatan pemakaian EKG untuk diagnosa hanya sekitar 15 persen
- Pemeriksaan foto toraks (foto rontgen dada)
- Ekokardiografi (bila diperlukan)[11]
- CT-Scan
- Pencitraan resonansi magnetik (MRI)
Kriteria diagnosis
suntingDiagnosis Framingham
suntingMenurut Framingham seseorang dikatakan mengalami gagal jantung bila memiliki 2 kriteria mayor ATAU 1 kriteria mayor ditambah 2 kriteria minor.
Kriteria mayor
sunting- Paroxysmal nocturnal dyspnea atau sesak saat berbaring (ortopnea) sehingga seringkali penderita tidur dengan bantal bertingkat
- Distensi (perbesaran) vena leher
- Rales
- Radiographic cardiomegaly
- Edema paru akut
- S3 gallop
- Peningkatan tekanan vena jugularis (JVP)
- Refluks hepatojugular[16]
Kriteria Minor
sunting- Edema tungkai bilateral (kedua sisi)
- Sesak ketika beraktivitas (dyspnea of effort)
- Hepatomegali
- Efusi Pleura
- Takikardia[16] (sering dirasakan sebagai perasaan berdebar-debar)
NYHA (New York Heart Association)
suntingTingkat keparahan gagal jantung seseorang diklasifikasikan berdasarkan kelasnya, sebagai berikut yaitu:
- NYHA Kelas 1: Tidak ada keterbatasan dari aktivitas fisik, aktivitas biasa tidak menimbulkan gejala.
- NYA Kelas 2: ada sedikit keterbatasan dari aktivitas fisik, lebih nyaman saat istirahat, aktivitas fisik sehari-hari dan menaiki tangga agak banyak menyebabkan lelah, berdebar-debar, dan sesak.
- NHYA Kelas 3: adanya keterbatasan dari aktivitas fisik secara signifikan, lebih nyaman saat beristirahat, aktivitas fisik yang ringan dapat menyebabkan lelah, berdebar, dan sesak.
- NYHA Kelas 4: Tidak bisa melakukan aktivitas fisik dengan nyaman, timbul gejala gangguan jantung pada saat istirahat, bila beraktivitas, keluhan akan semakin berat.[17]
Terapi medikamentosa secara umum
suntingTerapi medikamentosa secara umum meliputi 3 bagian:
Pemberian diuretik
sunting- Pemberian diuretik bertujuan untuk meringankan beban jantung, dan mengurangi timbulnya bengkak. contoh diuretik kuat yaitu furosemid, kemudian diuretik hemat kalium yaitu spironolakton.
Pemberian penyekat beta
sunting- Jantung dan pembuluh darah memiliki reseptor B yang berespon terhadap hormon, penghambatan reseptor B ini bertujuan untuk mengurangi beban jantung, dan dilatasi pembuluh darah. contoh obatnya yaitu Propanolol.
Pemberian agen inotropik
sunting- Agen inotropik berfungsi untuk menstimulasi kontraksi jantung, contoh agen inotropik sintesis yaitu digoksin.
Referensi
sunting- ^ Harrison RN, Daly L (2011). A Nurse's Survival Guide to Acute Medical Emergencies (dalam bahasa Inggris). Elsevier Health Sciences. hlm. 26. ISBN 978-0-7020-4900-2. Diarsipkan dari versi asli tanggal 9 August 2023. Diakses tanggal 25 August 2020.
- ^ "Congestive heart failure (CHF)" (dalam bahasa Inggris). Diarsipkan dari versi asli tanggal 6 April 2016. Diakses tanggal 12 November 2018.
- ^ a b Heidenreich PA, Bozkurt B, Aguilar D, Allen LA, Byun JJ, Colvin MM, Deswal A, Drazner MH, Dunlay SM, Evers LR, Fang JC, Fedson SE, Fonarow GC, Hayek SS, Hernandez AF, Khazanie P, Kittleson MM, Lee CS, Link MS, Milano CA, Nnacheta LC, Sandhu AT, Stevenson LW, Vardeny O, Vest AR, Yancy CW (May 2022). "2022 AHA/ACC/HFSA Guideline for the Management of Heart Failure: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines". Journal of the American College of Cardiology. 79 (17): e263–e421. doi:10.1016/j.jacc.2021.12.012 . PMID 35379503 Periksa nilai
|pmid=(bantuan). - ^ Skipina TM, Upadhya B, Soliman EZ (July 2021). Munafò M, ed. "Secondhand Smoke Exposure is Associated with Prevalent Heart Failure: Longitudinal Examination of the National Health and Nutrition Examination Survey". Nicotine & Tobacco Research. Oxford University Press on behalf of the Society for Research on Nicotine and Tobacco. 23 (9): 1512–1517. doi:10.1093/ntr/ntab047. eISSN 1469-994X. LCCN 00244999. PMID 34213549 Periksa nilai
|pmid=(bantuan). - ^ National Guideline Centre (UK) (September 2018). "2. Introduction". Chronic Heart Failure in Adults: Diagnosis and Management. National Institute for Health and Care Excellence: Guidelines. London: National Institute for Health and Care Excellence (NICE). ISBN 978-1-4731-3093-7. PMID 30645061. Diarsipkan dari versi asli tanggal 20 March 2023. Diakses tanggal 11 February 2023.
- ^ a b c McDonagh TA, Metra M, Adamo M, Gardner RS, Baumbach A, Böhm M, Burri H, Butler J, Čelutkienė J, Chioncel O, Cleland JG, Coats AJ, Crespo-Leiro MG, Farmakis D, Gilard M, Heymans S, Hoes AW, Jaarsma T, Jankowska EA, Lainscak M, Lam CS, Lyon AR, McMurray JJ, Mebazaa A, Mindham R, Muneretto C, Francesco Piepoli M, Price S, Rosano GM, Ruschitzka F, Kathrine Skibelund A (September 2021). "2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure" (PDF). European Heart Journal. 42 (36): 3599–3726. doi:10.1093/eurheartj/ehab368 . PMID 34447992 Periksa nilai
|pmid=(bantuan). Diarsipkan dari versi asli (PDF) tanggal 8 September 2022. Diakses tanggal 7 February 2023. - ^ Chronic Heart Failure: National Clinical Guideline for Diagnosis and Management in Primary and Secondary Care: Partial Update. National Clinical Guideline Centre. Aug 2010. hlm. 38–70. PMID 22741186.
- ^ National Clinical Guideline Centre (UK) (August 2010). Chronic heart failure: National clinical guideline for diagnosis and management in primary and secondary care: Partial update. National Clinical Guideline Centre. hlm. 19–24. PMID 22741186.
- ^ GBD 2015 Disease and Injury Incidence and Prevalence Collaborators (October 2016). "Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990-2015: a systematic analysis for the Global Burden of Disease Study 2015". Lancet. 388 (10053): 1545–1602. doi:10.1016/S0140-6736(16)31678-6. PMC 5055577 . PMID 27733282.
- ^ McMurray JJ, Pfeffer MA (2005). "Heart failure". Lancet. 365 (9474): 1877–89. doi:10.1016/S0140-6736(05)66621-4. PMID 15924986.
- ^ a b c d e (Inggris) Lilly, Leonard S. (2011). Pathophysiology of Heart disease. Lippincots William & Wilkins, Inc. ISBN 978-1-60547-723-7.
- ^ (Inggris) "Phospholamban: a key determinant of cardiac function and dysfunction". Department of Pharmacology and Cell Biophysics, University of Cincinnati, College of Medicine; Rodriguez P, Kranias EG. Diarsipkan dari versi asli tanggal 2016-03-05. Diakses tanggal 2010-10-30.
- ^ (Inggris) Fauci, Anthony S. (2008). principles of Internal medicine. McGraw-Hill's company. ISBN 978-0-07-147691-1.
- ^ (Inggris) Kumar, Vinay (2004). Robbins & Cotran Pathologic Basis of Disease. Elsevier. ISBN 978-0-7216-0187-8.
- ^ (Inggris) McCance, Kathryn L. (2005). Pathophysiology: The Biologic Basis for Disease in Adults and Children. Elsevier. ISBN 978-0-323-03507-1.
- ^ a b Framingham Criteria Diarsipkan 2010-10-08 di Wayback Machine., Framingham. Diakses pada 26 Juli 2012.]
- ^ (Inggris) NYHA Criteria Diarsipkan 2012-09-30 di Wayback Machine., NYHA Functional class. Diakses pada 26 Juli 2012.